
D’où vient le mal de dos ?
Le mal de dos est causé par une tension trop forte sur les muscles du dos. C’est le début d’un cercle vicieux – le dos et le corps ne peuvent plus se détendre.
Qu'est-ce qui crée ce "cercle" ?
Qu’est-ce qui crée ce “cercle” ?
- mauvaise posture
- peu de mouvement dans la partie thoréale de la colonne vertébrale
- tension dans le bas du dos
- difficulté à se détendre
Notes illustrations
Une mauvaise position assise raidit la colonne vertébrale thoracique (partie vertébrale du thorax).
Cette partie de la colonne vertébrale doit normalement pouvoir s’étendre de 5 degrés. Cet étirement est nécessaire pour s’asseoir et se tenir correctement debout. Lorsque cette partie se raidit, ce qui se produit en position de flexion, la colonne cervicale et la colonne lombaire doivent la corriger par une hyperlordose. Cette hyperlordose place les articulations de ces parties de la colonne vertébrale dans leur position finale. Dans cette position, les articulations sont soumises à l’usure.
En outre, les muscles du cou et du bas du dos doivent être constamment contractés pour maintenir cette position.
Une tension musculaire constante entraîne des crampes musculaires et, plus tard, une dégénérescence des muscles. Enfin, cette mauvaise posture entraîne de nombreuses autres plaintes au niveau des épaules et/ou des muscles du cou, comme le syndrome du défilé thoracique. Les céphalées de tension et les maux de dos sont également dus à une mauvaise posture du corps.
Lombalgie
Lombalgie
La lombalgie est, après la douleur à l’épaule et à la nuque, la plainte musculo-squelettique la plus fréquente. On estime qu’à tout moment, au moins 10 % de la population des pays industrialisés souffre du dos. u début de l’année, 35 patients sur 1 000 consultent leur médecin généraliste en raison de douleurs dorsales. Chez un faible pourcentage de ces personnes (moins de 10 %), les symptômes peuvent être expliqués par une affection spécifique. Cependant, dans plus de 90 % des cas, aucune cause ne peut être trouvée. C’est ce qu’on appelle une douleur dorsale non spécifique. En principe, tout le monde peut souffrir de douleurs dorsales non spécifiques. Il s’avère que la plupart des personnes présentent des symptômes avant l’âge de 30 ans. Très souvent, il s’agit d’un épisode unique. Cependant, certaines personnes présentent des plaintes récurrentes sur une courte période. Souvent, un ou plusieurs des facteurs suivants sont alors présents, provoquant la récurrence des symptômes.
Pourquoi les symptômes réapparaissent-ils ?
- Mauvaise posture et/ou mouvement
- Faiblesse musculaire
- Raideur de la colonne vertébrale
- Surcharge pondérale
- Raccourcissement des muscles
- Fonction limitée de la hanche
- Différence de longueur des jambes
- Instabilité pelvienne
Les facteurs de risque sont les suivants :
- Levage et mouvements de torsion fréquents (en particulier avec les genoux étendus)
- Faiblesse musculaire et mauvaise condition physique générale
- Travail physiquement exigeant
- Travailler longtemps dans la même position
- Travail répétitif
- Levage et efforts violents et soudains
- Être soumis à de nombreuses vibrations
- Dépression
- Fumer
Traitement des douleurs dorsales
Au niveau mondial, la lombalgie est fréquente, 80 % de la population risquant d’en souffrir une fois ou plus (Nachemson, 1990). Par conséquent, de nombreuses recherches ont été menées dans le monde entier sur la prévention et le traitement de la lombalgie. Le point de départ de l’évolution de la lombalgie est une étude de 1987, le “Rapport du groupe de travail québécois sur les troubles vertébraux”. Cette étude a révélé que 74 % des personnes souffrant de lombalgie aiguë reprenaient le travail dans les quatre semaines et qu’après sept semaines, seules 17 % d’entre elles souffraient de douleurs dorsales. Toutes les normes mondiales reposent sur cet examen et, en tant que patient, vous constaterez donc que le médecin ne vous oriente pas directement lorsque vous le consultez pour une lombalgie.
Évolution naturelle des maux de dos : taux de congés de maladie par rapport à la durée de la douleur (d’après le groupe de travail québécois sur les maux de dos chroniques, 1987)
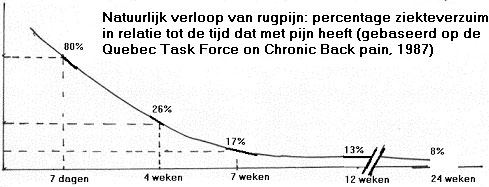
En interprétant le tableau ci-dessus, on constate que le principal “nœud” se situe à 4 semaines, puis à 7 semaines.
Par conséquent, le traitement de la lombalgie peut être divisé en plusieurs phases.
Phase I
phase thérapeutique primaire
Moins de 4 semaines de douleurs dorsales ; nous observons une tendance favorable dans cette période, 74% de ces personnes peuvent heureusement reprendre le travail. Scientifiquement, il n’y a pas de traitement qui puisse raccourcir cette durée. Cela ne signifie pas pour autant qu’aucun traitement n’est nécessaire. La physiothérapie peut jouer un rôle important pendant cette période en dispensant un enseignement approprié sur les postures et les mouvements qui soulagent le dos. En outre, la douleur peut être traitée par des massages et, par exemple, par l’électrothérapie ou des packs de chaleur. Toutefois, ces opérations sont complémentaires des conseils en matière de posture et de mouvement.
Stade II
phase thérapeutique secondaire
Entre 4 et 7 semaines de douleurs dorsales ; c’est l’étape critique du traitement de la lombalgie. Dans le graphique, on voit qu’après 4 semaines, l’évolution naturelle est moins favorable. Si l’on n’intervient pas, on assiste à un dysfonctionnement imminent et un travail clair est nécessaire pour orienter les activités. La recherche a montré que c’est précisément à ce stade que le traitement est essentiellement différent de la première étape. L’accent doit être mis sur l’entraînement fonctionnel, notamment le renforcement de la force, de la coordination et de la stabilisation, ainsi que sur l’amélioration de la condition physique. La recherche a montré une relation positive entre la forme physique et la lombalgie.
Stade III
Entre 7 et 12 semaines de douleurs dorsales, nous constatons une augmentation des dysfonctionnements et une faible augmentation du pourcentage de personnes qui guérissent au cours de cette période. Pendant cette période également, le traitement est axé sur l’orientation des activités et l’entraînement fonctionnel.
Phase 4
Entre 12 et 26 semaines, on constate clairement que le taux de guérison n’augmente pratiquement pas. Il est déjà de plus en plus difficile d’augmenter la force musculaire, etc. par le biais d’une thérapie par l’exercice. Pourtant, pendant cette période, le renforcement des compétences fonctionnelles est la seule solution.
Phase 5
plus de 26 semaines de douleurs dorsales. Nous ne prévoyons pas d’autres changements, le traitement par le biais d’écoles spéciales de retour est toujours une option afin de retrouver des compétences supplémentaires.
Résumé
Nous pouvons constater que, surtout dans la phase 2, il est important de commencer la physiothérapie et qu’en plus de l’éducation sur la nature du mal de dos, son évolution et l’explication des postures et des mouvements sont importants.
Explication des éléments impliqués dans la lombalgie
Quelques connaissances sur l’anatomie du dos et les forces qui agissent sur votre dos vous donneront une idée de la charge et de la tension qui s’exercent sur le dos.
Le Backstretcher et le Rolastretcher offrent une méthode de traitement alternative qui s’est avérée très efficace. Pour les plaintes suivantes, le Backstretcher et le Rolastretcher offrent de grandes chances de guérison : lésions dues au stress répétitif (RSI), douleurs lombaires, raideur de la nuque, maux de tête dus à la tension, irradiation vers les épaules, raideur de la colonne vertébrale thoracique, lordose renforcée. La rééducation commence toujours par une meilleure posture. Le Backstretcher et le Rolastretcher vous offrent la possibilité de corriger votre posture dorsale au quotidien. Le principe de fonctionnement est basé sur le massage Shiatsu. Le Shiatsu Pays-Bas soutient l’utilisation de l’étireur dorsal.
Anatomie
Si l’on regarde la colonne vertébrale de côté, on constate qu’elle est naturellement courbée. La courbure vers l’avant est appelée lordose, la courbure vers l’arrière est appelée cyphose.
De haut en bas, on observe une lordose cervicale, une cyphose thoracique et une lordose lombaire.
Dès que ces courbes sont trop importantes, on parle d’anomalies posturales. Par exemple, une lordose lombaire (dos fort et creux) est souvent observée chez les personnes dont les muscles abdominaux sont faibles.
Entre les vertèbres se trouvent les disques intervertébraux qui jouent souvent un rôle important dans l’apparition des douleurs dorsales. En particulier, les deux disques intervertébraux inférieurs sont souvent très sollicités.
Segment de mouvement

Pour mieux comprendre le fonctionnement du dos, prenons l’exemple d’un segment de mouvement. Par segment de mouvement, on entend deux vertèbres reliées par les articulations intervertébrales ou les facettes. Entre les vertèbres se trouve le disque intervertébral et, sur le côté, la voie nerveuse qui part de la moelle épinière. Les facettes articulaires forment la liaison entre les vertèbres et permettent aux vertèbres de se déplacer les unes par rapport aux autres. Comme les autres articulations du corps, elles sont sujettes à l’arthrite et à l’arthrose. Les voies nerveuses situées entre les vertèbres au bas du dos transmettent les informations des jambes au cerveau. La douleur dans la jambe peut être causée par une irritation de la voie nerveuse.
Le dos instable

L’origine de la douleur à la base du dos n’est pas tout à fait claire. Le disque intervertébral n’est pas le seul à jouer un rôle, les facettes articulaires ou les articulations intervertébrales jouent également un rôle, de même que l’irritation des nerfs. L’image de gauche montre une unité de mouvement où le disque intervertébral s’est rétréci et où il y a une irritation de l’articulation intervertébrale. Le nerf est pincé et le degré d’atteinte dépend de la pression exercée sur le nerf et des mouvements dans ce segment de mouvement. En outre, les modifications de cette unité de mouvement peuvent entraîner le déplacement d’une vertèbre par rapport à une autre. Une instabilité se développe et peut exciter le nerf. En fonction de l’intensité de cette stimulation, nous ressentons la douleur soit uniquement dans le dos, soit en irradiant dans les deux jambes. L’aura s’étend rarement au-delà du genou.

Cette instabilité peut avoir pour conséquence que les muscles du dos se contractent pour bloquer le dos et le protéger. Cependant, une crampe prolongée des muscles du dos provoque également des symptômes de douleur. Le dos se sent dur, est raide et développe parfois même une posture compulsive pour éviter la douleur.
Dès que le nerf est stimulé d’un côté, on constate que le rayonnement vers la jambe gauche ou droite est au premier plan. L’irradiation s’étend maintenant souvent au-delà du genou et nous constatons à l’examen que dans les tests où nous étirons le nerf, la douleur augmente. L’irritation du nerf est souvent appelée sciatique, d’après le nom du nerf de la jambe arrière, le nerf sciatique.

En résumé, nous voyons les structures suivantes jouer un rôle dans l’excitation au sein d’une unité de mouvement :
- Le disque intervertébral
- Les articulations intervertébrales
- Le nerf stimulé dans l’espace intervertébral
Dans le cas des disques intervertébraux, on constate souvent que la douleur augmente lorsque l’on est assis pendant de longues périodes et que l’on se penche en avant, car la pression exercée sur le disque intervertébral est alors dirigée davantage vers l’arrière, là où passent les nerfs. Le fait de rester debout pendant de longues périodes et de creuser le dos augmente la tension sur les articulations intervertébrales. En cas d’arthrite (= processus inflammatoire de l’articulation) ou d’arthrose (processus de vieillissement du cartilage articulaire), on constate que le fait de rester debout et de marcher longtemps augmente la douleur.
Disques intervertébraux endommagés

De nombreux problèmes de dos sont la conséquence du processus de dégénérescence du disque intervertébral. Les différentes postures et les mouvements du dos provoquent des changements de pression dans le disque intervertébral. En particulier, les mouvements du dos impliquant une posture convexe provoquent un effet de bombement du disque intervertébral vers l’arrière. L’illustration ci-contre montre que la pression dans le disque intervertébral peut passer de 25 kg à 275 kg dans différentes postures. On peut donc logiquement expliquer que pour les maux de dos où le disque intervertébral est à l’origine de l’irritation, la position allongée soulage la douleur et la position assise prolongée sur une chaise basse et molle est à l’origine de la plupart des maux (pensez au siège de voiture). Les postures penchées en avant provoquent également une forte pression sur le disque intervertébral tourné vers l’arrière.
Sur la plaque : pression intradiscale dans le troisième disque intervertébral lombaire dans les positions corporelles suivantes (de gauche à droite) : couché, latéral, debout, debout penché en avant de 20 degrés, idem avec un poids de 20 kg, assis sans support, assis penché en avant de 20 degrés et idem avec un poids de 20 kg. (à Nachemson)
Le spectre, la très discutée hernie
L’histoire ci-dessous montre comment des modifications du disque intervertébral peuvent entraîner une hernie. Il est clair qu’il s’agit d’une étape finale et que les plaintes sont comptabilisées parmi les plaintes spécifiques concernant le dos. Votre physiothérapeute peut vous donner une bonne indication par un simple test de mouvement s’il pense ou non qu’il s’agit d’une hernie et, si c’est le cas, il consultera votre médecin traitant au sujet des examens complémentaires. (Par ailleurs, plus de 80 % des hernies guérissent spontanément).
Les premières modifications du disque intervertébral causées par le surmenage sont des déchirures des ligaments entourant le noyau. Ces déchirures guérissent de la même manière que les autres ligaments, en formant un tissu cicatriciel. Le tissu cicatriciel n’est cependant pas aussi résistant que le tissu d’origine. Les surcharges répétées finissent par provoquer la dégénérescence du disque intervertébral. La capacité d’absorption des chocs diminue et le disque intervertébral s’amincit en raison de la perte d’humidité du noyau. Les fissures dans les bandes peuvent devenir si importantes que le contenu du noyau se retrouve coincé contre les racines. Cette pression sur les racines provoque une douleur irradiante sur le trajet du nerf, ainsi qu’un engourdissement et une faiblesse musculaire.
On parle de hernie du noyau pulpeux, qui n’est rien d’autre que le nom latin d’un disque intervertébral bombé.
Les photos de gauche et de droite montrent des exemples clairs de hernies. Dans la pratique, heureusement, nous ne voyons pas souvent ces exemples évidents. Pourtant, même une légère pression sur le disque intervertébral peut provoquer une douleur intense. Dès l’apparition de symptômes d’insuffisance, il est important de contacter le médecin le plus rapidement possible. La paralysie des muscles des jambes (impossibilité de marcher sur les talons ou les orteils) ou la défaillance de la fonction vésicale et la défaillance du muscle sphincter qui vous empêche de retenir vos selles sont les symptômes de défaillance les plus courants. Le renflement de la hernie est alors si important que la voie nerveuse est complètement bloquée.
Plus d’informations sur une hernie sur le site de neurochirurgie-zwolle.nl
Attitude au travail
L’histoire ci-dessus montre que c’est précisément la position assise qui est trop contraignante pour de nombreuses personnes souffrant de maux de dos. C’est donc précisément l’aménagement adéquat du poste de travail qui est essentiel dans le traitement des douleurs lombaires. Vous trouverez plus d’informations à ce sujet sur la page consacrée au travail sur écran, qui explique en détail ce à quoi il faut prêter attention lors de la mise en place du lieu de travail.
Considérations générales relatives à la flexion et au levage :
- Soulever lentement
- Soulever la charge le plus près possible du corps.
- Ne pas soulever au-dessus de la hauteur des épaules
- Éviter une posture trop courbée du torse.
- Éviter les torsions et les flexions latérales du torse.
- Soulever à deux mains
Ramasser des objets
Ne ramassez quelque chose qu’avec l’appui d’un objet bien ancré. Faites-le en partant des jambes et en étirant le dos. Veillez à ne pas tendre les bras vers l’avant, les côtés ou l’arrière. Gardez les épaules au-dessus des hanches afin que votre dos reste droit et gardez le bras le long du corps. Le fait de soulever une charge trop éloignée de votre corps est mauvais pour votre dos.
L’obésité, un problème de poids
Aussi difficile que soit la perte de poids pour de nombreuses personnes, le fait est que chaque 10 kg de poids excédentaire ajoute 40 kg de pression sur les disques intervertébraux. Le poids est mesuré au service de physiothérapie à l’aide d’une balance qui indique le pourcentage de graisse en plus du poids. Une autre façon de considérer le poids est de calculer l’indice de masse corporelle, qui correspond au rapport entre la taille et le poids. Pour déterminer le poids “idéal”, pour autant qu’il existe, la mesure du pourcentage de graisse dans le traitement de la lombalgie est plus importante que la détermination de l’indice de masse corporelle.
Physiothérapie et lombalgie ( KNGF low back pain guideline)
Le physiothérapeute fait la distinction entre la lombalgie spécifique et la lombalgie non spécifique. Dans le cas d’une lombalgie non spécifique, il n’y a pas de causes physiques spécifiques identifiables pour la douleur, telles que le coincement d’un nerf ou une inflammation.
Cependant, dans 90 % des cas, aucune cause spécifique ne peut être trouvée. Chez 60 % des personnes, elle se déclenche spontanément dans le dos lors d’un mouvement de flexion ou de soulèvement. Chez 40 % des personnes, nous constatons que la douleur augmente progressivement sans cause claire. La douleur est la principale plainte, en plus de la raideur du dos, en particulier la raideur dite matinale. L’évolution naturelle des symptômes est favorable, 80 à 90 % d’entre eux disparaissant en l’espace de 4 à 6 semaines. Dans ce groupe, la physiothérapie se limite à l’éducation et aux conseils pour rester actif autant que possible sur le plan de l’adaptation.
L’évolution est anormale si, après trois semaines, les symptômes ne diminuent pas, voire augmentent. Nous voyons des gens qui doivent se reposer plus souvent dans la journée, qui prennent plus de médicaments et qui sont déjà moins actifs. Par conséquent, en cas d’évolution anormale, le physiothérapeute vous demandera quand les symptômes ont commencé et ce que vous pouvez et ne pouvez pas faire. Cela implique parfois l’utilisation de questionnaires tels que l’échelle québécoise d’incapacité liée à la douleur dorsale. La liste des plaintes spécifiques au patient (Beurskens) est également utilisée comme outil de mesure pour déterminer la gravité de vos symptômes.
La classification des lombalgies par les physiothérapeutes est basée sur la durée de la période de lombalgie : aiguë (0-6 semaines), subaiguë (7-12 semaines) et chronique (plus de 12 semaines). Par rapport à la classification des stades, on constate que le stade 1 correspond à la période aiguë et les stades 2 et 3 à la période subaiguë. La période chronique comprend les autres phases décrites au début de cette brochure.
Thérapies
Dans les cas de douleurs dorsales aiguës, la littérature scientifique montre clairement que le repos au lit n’est pas utile. Si l’alitement est nécessaire, il est conseillé de le raccourcir (2 jours maximum). Rester actif est le conseil le plus utile en cas de lombalgie aiguë et subaiguë. Au cours de ces deux premières phases, la physiothérapie se limitera donc principalement à l’information et au conseil. Dans le cas des douleurs dorsales chroniques, il apparaît que la thérapie par l’exercice est utile à ce stade. En particulier, un programme d’exercices variés dont l’objectif est d’augmenter les niveaux d’activité par une participation active et une action limitée dans le temps. Les objectifs sont fixés en concertation entre le physiothérapeute et le patient et le temps nécessaire pour atteindre ces objectifs est déterminé. À l’aide de tests, le physiothérapeute détermine le niveau de départ et met en place une thérapie selon un plan par étapes dans lequel les activités sont élargies. En outre, il n’existe pas de littérature connue faisant état d’effets positifs du massage, de l’électrothérapie, des ultrasons ou de la traction. Cependant, il semble que l’exercice dans l’eau soit utile pour les patients souffrant de douleurs dorsales chroniques.