
¿De dónde viene el dolor de espalda?
El dolor de espalda está causado por un exceso de tensión en los músculos que la rodean. El principio de un círculo vicioso: la espalda y el cuerpo no pueden relajarse más.
¿Qué crea este "círculo"?
¿Qué crea este “círculo”?
- malas posturas
- poco movimiento en la parte torácica de la columna vertebral
- distensión lumbar
- dificultad para relajarse
Notas ilustraciones
Sentarse de forma incorrecta endurece la columna torácica (parte vertebral torácica).
Esta parte de la columna vertebral debe poder extenderse normalmente 5 grados. Este estiramiento es necesario para sentarse y mantenerse erguido correctamente. Cuando esta parte se agarrota, lo que ocurre en posición de flexión, la columna cervical y la columna lumbar deben corregirlo mediante la hiperlordosis. Esta hiperlordosis coloca las articulaciones de estas porciones de la columna vertebral en su posición final. En esta posición, las articulaciones estarán sometidas a desgaste.
Además, los músculos del cuello y de la parte inferior de la espalda deben tensarse constantemente para mantener esta posición.
La tensión muscular constante provoca calambres musculares y la posterior degeneración de los músculos. Por último, esta mala postura provoca muchas más molestias musculares en hombros y/o cuello, pensemos en el síndrome de salida torácica. Las cefaleas tensionales y las molestias “vagas” (de espalda) también están causadas por una postura corporal incorrecta.
Lumbalgia
Lumbalgia
La lumbalgia es, después del dolor de hombros y cuello, la dolencia musculoesquelética más frecuente. Se calcula que, en un momento dado, al menos el 10% de la población de los países industrializados sufre de su espalda. e cada 1.000 pacientes, 35 acuden al médico de cabecera por dolor de espalda. En un pequeño porcentaje de estas personas (menos del 10%), los síntomas pueden explicarse a partir de una afección específica. Sin embargo, no se encuentra ninguna causa en más del 90% de los pacientes. Esto se denomina dolor de espalda inespecífico. Básicamente, cualquiera puede padecer dolor de espalda inespecífico. Resulta que la mayoría de las personas han tenido síntomas antes de los 30 años. Muy a menudo se trata de un episodio aislado. Sin embargo, algunos tienen molestias recurrentes en poco tiempo. A menudo, uno o más de los siguientes factores están presentes, causando que los síntomas se repitan.
¿Por qué reaparecen los síntomas?
- Mala postura y/o movimiento
- Debilidad muscular
- Rigidez de la columna vertebral
- Sobrepeso
- Acortamiento de los músculos
- Función limitada de la cadera
- Diferencia de longitud de las piernas
- Inestabilidad pélvica
Los factores de riesgo son:
- Movimientos frecuentes de elevación y torsión (especialmente con las rodillas extendidas)
- Debilidad muscular y mala condición física general
- Trabajo físicamente exigente
- Trabajar en una misma posición durante mucho tiempo
- Trabajo repetitivo
- Levantamientos y esfuerzos violentos repentinos
- Estar sometido a muchas vibraciones
- Depresión
- Fumar
Tratamiento del dolor de espalda
En todo el mundo, el dolor lumbar es frecuente, y el 80% de la población corre el riesgo de padecerlo una o más veces ( Nachemson, 1990). En consecuencia, se ha investigado mucho en todo el mundo sobre la prevención de la lumbalgia y su tratamiento. El punto de partida en el curso de la lumbalgia es un estudio de 1987, el llamado Informe del Grupo de Trabajo de Quebec sobre Trastornos de la Columna Vertebral. Este estudio descubrió que el 74% de las personas con lumbalgia aguda volvían al trabajo en 4 semanas y, al cabo de 7 semanas, sólo el 17% tenía dolor de espalda. Todas las normas del mundo se basan en este examen y, por tanto, como paciente, verá que el médico no le deriva directamente cuando acude a él por lumbalgia.
Evolución natural del dolor de espalda: porcentaje de bajas por enfermedad en relación con el tiempo de dolor (basado en el Quebec Task Force on Chrinic Back pain, 1987)
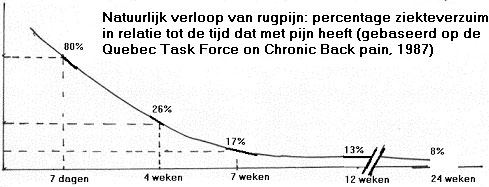
Interpretando el gráfico anterior, vemos que el principal “giro” se produce a las 4 semanas y después a las 7 semanas.
Por lo tanto, el tratamiento de la lumbalgia puede dividirse en fases.
Fase I
fase terapéutica primaria
Menos de 4 semanas de dolor de espalda; vemos una tendencia favorable en este periodo, el 74% de estas personas pueden volver felizmente al trabajo. Científicamente, no existe ningún tratamiento que pueda acortar este periodo de tiempo. Sin embargo, esto no significa que no sea necesario ningún tratamiento. La fisioterapia puede hacer mucho durante este periodo en forma de educación adecuada sobre posturas y movimientos que alivien la espalda. Además, se puede trabajar el dolor mediante masajes y, por ejemplo, electroterapia o compresas calientes. Sin embargo, estas operaciones son complementarias a los consejos sobre postura y movimiento.
Fase II
fase terapéutica secundaria
Entre 4 y 7 semanas de lumbalgia; Esta es la fase crítica en el tratamiento de la lumbalgia. En el gráfico, vemos que después de 4 semanas, el curso natural es menos favorable. Si no se interviene, vemos una disfunción inminente y es necesario un trabajo claro para orientar las actividades. La investigación ha demostrado que es precisamente en esta fase cuando el tratamiento es esencialmente diferente del de la primera etapa. El objetivo principal debe ser el entrenamiento funcional, como el desarrollo de la fuerza, la coordinación y la estabilización, junto con el aumento de la forma física. Las investigaciones han demostrado una relación positiva entre la forma física y el dolor lumbar.
Fase III
Entre 7 y 12 semanas de dolor de espalda; Vemos un aumento de la disfunción y sólo un pequeño aumento en el porcentaje de personas que se curan durante este período. También durante este periodo, el tratamiento se centra en la orientación de la actividad y el entrenamiento funcional.
Fase 4
Entre las semanas 12 y 26; claramente vemos que el índice de curación apenas aumenta. Cada vez es más difícil aumentar la fuerza muscular, etc., mediante terapia de ejercicios. Aun así, durante este periodo, potenciar las capacidades funcionales es la única solución.
Fase 5
más de 26 semanas de dolor de espalda. No vemos más turnos, el tratamiento a través de escuelas especiales de espalda sigue siendo una opción para recuperar algunas habilidades adicionales.
Resumen
Podemos ver que, sobre todo en la fase 2, es importante iniciar la fisioterapia y que, además de la educación sobre la naturaleza del dolor de espalda, su progresión y la explicación de posturas y movimientos, son importantes.
Explicación de los elementos que intervienen en la lumbalgia
Algunos conocimientos sobre la anatomía de la espalda y las fuerzas que actúan sobre ella le darán una idea de la carga y la tensión que soporta.
El Backstretcher, Rolastretcher ofrecen un método de tratamiento alternativo que ha demostrado ser muy exitoso. Para las siguientes dolencias, la camilla de espalda y la camilla de rodillo ofrecen grandes posibilidades de recuperación: lesiones por esfuerzo repetitivo (LER), dolor lumbar, tortícolis, cefaleas tensionales, irradiación a los hombros, rigidez de la columna torácica (pecho), lordosis reforzada. La rehabilitación siempre empieza por mejorar la postura. El Backstretcher y el Rolastretcher le ofrecen la posibilidad de corregir diariamente la postura de la espalda. El principio de funcionamiento se basa en el masaje Shiatsu. Shiatsu Países Bajos apoya el uso de la camilla de espalda.
Anatomía
Si miramos la columna vertebral de lado, podemos ver que naturalmente tiene curvas. La curvatura hacia delante se llama lordosis, la curvatura hacia atrás se llama cifosis.
De arriba abajo, vemos lordosis cervical, cifosis torácica y lordosis lumbar.
En el momento en que estas curvas son demasiado grandes hablamos de anomalías posturales. Por ejemplo, una lordosis lumbar aumentada (espalda fuerte y hueca) suele observarse en personas con músculos abdominales débiles.
Entre las vértebras se encuentran los discos intervertebrales, que a menudo desempeñan un papel importante en la aparición del dolor de espalda. En particular, los dos discos intervertebrales inferiores suelen estar muy cargados.
Segmento de movimiento

Para comprender mejor el funcionamiento de la espalda, tomemos como ejemplo un segmento de movimiento. Un segmento de movimiento se refiere a dos vértebras conectadas por las articulaciones intervertebrales o facetarias. Entre las vértebras se encuentra el disco intervertebral y a un lado tenemos la vía nerviosa que parte de la médula espinal. Las articulaciones facetarias forman la conexión entre las vértebras y permiten que éstas se muevan entre sí. Al igual que otras articulaciones del cuerpo, estas articulaciones son propensas a la artritis y la artrosis. Las vías nerviosas entre las vértebras de la parte inferior de la espalda transmiten información de las piernas al cerebro. El dolor en la pierna puede deberse a una irritación de la vía nerviosa.
La espalda inestable

No está del todo claro de dónde procede el dolor en la base de la espalda. No sólo influye el disco intervertebral, sino también las articulaciones facetarias o intervertebrales, junto con la irritación nerviosa. La imagen de la izquierda muestra una unidad de movimiento en la que el disco intervertebral se ha estrechado y existe una irritación de la articulación intervertebral. El nervio se pinza y el grado de afectación depende de la presión sobre el nervio y de los movimientos en este segmento de movimiento. Además, los cambios en esta unidad de movimiento pueden hacer que una vértebra se desplace fácilmente con respecto a otra. Se desarrolla una inestabilidad que puede excitar el nervio. Dependiendo de la fuerza de esta estimulación, sentimos el dolor sólo en la espalda o se irradia a ambas piernas. El aura rara vez se extiende más allá de la rodilla.

Una consecuencia de esta inestabilidad puede ser que los músculos de la espalda se acalambren para bloquearla de esta forma como protección para la espalda. Sin embargo, los calambres prolongados de los músculos de la espalda también provocan síntomas de dolor. La espalda se siente dura, está rígida y a veces incluso desarrolla una postura compulsiva para evitar el dolor.
En el momento en que se estimula el nervio de un lado, vemos que la radiación hacia la pierna izquierda o derecha está en primer plano. Ahora la radiación suele ir más allá de la rodilla y vemos en la exploración que en las pruebas en las que estiramos el nervio, el dolor aumenta. A menudo llamamos ciática a la irritación del nervio, por el nombre del nervio de la pierna trasera, el nervio ciático.

En resumen, vemos que las siguientes estructuras desempeñan un papel en la excitación dentro de una unidad de movimiento:
- El disco intervertebral
- Las articulaciones intervertebrales
- El nervio estimulado en el espacio intervertebral
A menudo observamos que en las dolencias de los discos intervertebrales, el dolor aumenta cuando se está sentado mucho tiempo e inclinado hacia delante, ya que la presión en el disco intervertebral se dirige entonces más hacia atrás, por donde pasan los nervios. Estar de pie durante largos periodos de tiempo y ahuecar la espalda aumenta la tensión sobre las articulaciones intervertebrales. Especialmente en el caso de la artritis (= proceso inflamatorio de la articulación) o la artrosis (proceso de envejecimiento del cartílago articular), observamos que permanecer de pie y caminar durante mucho tiempo aumenta el dolor.
Discos intervertebrales dañados

Muchos problemas de espalda son consecuencia del proceso de degeneración del disco intervertebral. Diferentes posturas y movimientos de la espalda provocan cambios de presión en el disco intervertebral. n particular, los movimientos de la espalda que implican una postura convexa provocan un efecto de abombamiento del disco intervertebral hacia la espalda. La ilustración de al lado muestra que la presión en el disco intervertebral puede aumentar de 25 kg a 275 kg en diferentes posturas. A partir de esto, se puede explicar lógicamente que para las dolencias de espalda en las que el disco intervertebral causa la irritación, tumbarse proporciona alivio del dolor y sentarse de forma prolongada en una silla baja y blanda causa la mayoría de las dolencias (piense en el asiento del coche). Las posturas de flexión hacia delante también provocan una presión elevada en el disco intervertebral orientado hacia atrás.
En la Placa: presión intradiscal en el tercer disco intervertebral lumbar en las siguientes posiciones corporales (de izquierda a derecha): decúbito supino, decúbito lateral, bipedestación, bipedestación inclinada hacia delante 20 grados, ídem con un peso de 20 kg, sentado sin apoyo, sentado inclinado hacia delante 20 grados e ídem con un peso de 20 kg. (a Nachemson)
El espectro, la tan discutida Hernia
La siguiente historia muestra cómo los cambios en el disco intervertebral pueden dar lugar a una hernia. Evidentemente, se trata de una etapa final y las quejas se cuentan entre las dolencias específicas de la espalda. Su fisioterapeuta puede darle una buena indicación, mediante una sencilla prueba de movimiento, de si cree o no que se trata de una hernia y, en caso afirmativo, consultará con su médico de referencia acerca de las investigaciones complementarias. (Por cierto, más del 80% de las hernias se curan espontáneamente).
Los primeros cambios en el disco intervertebral provocados por el uso excesivo son desgarros en los ligamentos que rodean el núcleo. Estos desgarros se curan de la misma forma que otros ligamentos, se forma tejido cicatricial. Sin embargo, el tejido cicatricial no es tan resistente como el tejido original. La sobrecarga repetida acaba provocando la degeneración del disco intervertebral. La capacidad de absorción de impactos disminuye y el disco intervertebral se adelgaza debido a la pérdida de humedad del núcleo. Las grietas en las bandas pueden llegar a ser tan grandes que el contenido del núcleo queda alojado contra las raíces. Esta presión sobre las raíces produce un dolor irradiado en el curso del nervio, junto con entumecimiento y debilidad muscular.
Hablamos de una Hernia Núcleo Pulposo, que no es más que el nombre en latín de la protuberancia del disco intervertebral.
Las imágenes de la izquierda y la derecha muestran claros ejemplos de hernias. En la práctica, afortunadamente, no vemos tanto estos ejemplos evidentes. Sin embargo, incluso una ligera presión sobre el disco intervertebral puede provocar un dolor intenso. En el momento en que aparezcan síntomas de insuficiencia, es importante ponerse en contacto con el médico lo antes posible. La parálisis de los músculos de las piernas (no poder caminar sobre los talones o los dedos de los pies) o el fallo de la función de la vejiga y el fallo del músculo del esfínter, que le impide retener las heces, son los síntomas de insuficiencia más comunes. La protuberancia de la hernia es entonces tan grande que la vía nerviosa queda completamente pinzada.
Más noticias sobre una hernia en el sitio de neurosurgery-zwolle.nl
Actitud laboral
De la historia anterior se desprende que precisamente sentarse supone un esfuerzo excesivo para muchas personas con dolor de espalda. Por lo tanto, es precisamente la disposición adecuada del lugar de trabajo lo que resulta esencial en el tratamiento del dolor lumbar. Más información al respecto en la página de trabajo en pantalla, donde se explica con detalle a qué hay que prestar atención al configurar el lugar de trabajo.
Consideraciones generales al agacharse y levantarse:
- Levantar lentamente
- Levantar la carga lo más cerca posible del cuerpo
- No levantar por encima de la altura de los hombros
- Evitar una postura del torso encorvada al máximo
- Evitar la torsión y la flexión lateral del torso
- Levantar con las dos manos
Recoger objetos
Recoge algo sólo con el apoyo de un objeto bien anclado. Hazlo desde las piernas con la espalda estirada. Tenga cuidado de no extender la mano hacia delante, hacia los lados o hacia atrás al hacerlo. Mantén los hombros por encima de las caderas para que la espalda permanezca recta y el brazo pegado al cuerpo. Levantar una carga demasiado lejos del cuerpo es perjudicial para la espalda.
La obesidad, un tema de peso
Por muy difícil que sea perder peso para muchas personas, lo cierto es que cada 10 kg de sobrepeso añade 40 kg de presión sobre los discos intervertebrales. El peso se mide en el departamento de fisioterapia utilizando una báscula que muestra el porcentaje de grasa además del peso. Otra forma de considerar el peso es calcular el índice de masa corporal, que tiene en cuenta la relación entre la estatura y el peso. Para determinar el peso “ideal”, en la medida en que exista, medir el porcentaje de grasa en el tratamiento de la lumbalgia es más importante que determinar el índice de masa corporal.
Fisioterapia y lumbalgia ( directriz sobre lumbalgia de la KNGF)
El fisioterapeuta distingue entre lumbalgia específica y lumbalgia inespecífica. En la lumbalgia inespecífica, no hay causas físicas específicas identificables del dolor, como el atrapamiento de un nervio o una inflamación.
Sin embargo, no se puede encontrar una causa específica en el 90% de las personas. En el 60% de las personas, se dispara espontáneamente en la espalda durante un movimiento de agacharse o levantar peso. En el 40% de las personas, vemos que el dolor aumenta gradualmente sin una causa clara. El dolor es la principal queja, además de la rigidez de espalda, especialmente la llamada rigidez matutina. La evolución natural de los síntomas es favorable, desapareciendo en el 80%-90% de los casos en un plazo de 4-6 semanas. La fisioterapia en este grupo se limita a proporcionar educación y consejos para mantenerse activo adaptativamente en la medida de lo posible.
Existe un curso anormal si después de 3 semanas los síntomas no disminuyen o incluso aumentan. Vemos que la gente tiene que descansar más al día, toma más medicamentos y ya hace menos. Por ello, en caso de evolución anómala, el fisioterapeuta le preguntará cuándo empezaron los síntomas y qué puede y qué no puede hacer. A veces se utilizan cuestionarios como la Escala de Discapacidad para el Dolor de Espalda de Quebec. La Lista de Quejas Específicas del Paciente ( Beurskens) también se utiliza como herramienta de medición para determinar la gravedad de sus quejas.
La clasificación del fisioterapeuta de la lumbalgia se basa en la duración de un periodo de lumbalgia aguda (0-6 semanas), subaguda ( 7-12 semanas) y crónica ( más de 12 semanas). En comparación con la clasificación por estadios, vemos que el estadio 1 corresponde al periodo agudo y los estadios 2 y 3 al periodo subagudo. El periodo crónico incluye las demás fases descritas al principio de este folleto.
Terapias
En el dolor de espalda agudo, la literatura científica muestra claramente que el reposo en cama no es útil. Si es necesario el reposo en cama, se aconseja que sea breve (2 días como máximo). Mantenerse activo es el consejo más útil en la lumbalgia aguda y subaguda. Por lo tanto, en estas dos primeras fases, la fisioterapia se limitará principalmente a informar y aconsejar. En el dolor de espalda crónico, resulta que la terapia de ejercicio es útil en esta fase. En particular, un programa de ejercicio variado cuyo objetivo sea ampliar los niveles de actividad mediante la participación activa y la acción en un plazo determinado. Los objetivos se fijan en consulta entre el fisioterapeuta y el paciente y se determina el tiempo en el que deben cumplirse. Mediante pruebas, el fisioterapeuta determina el nivel de partida y desarrolla la terapia según un plan gradual en el que se van ampliando las actividades. Además, no se conocen publicaciones que informen de efectos positivos del masaje, la electroterapia, los ultrasonidos o la tracción. Sin embargo, parece que el ejercicio en el agua es útil en pacientes con dolor de espalda crónico.